La Cura che non guarisce
10 aprile 2021
La miglior medicina è la salute.
Mirko Badiale
I frequentatori di questo sito sono avvezzi al binomio "Conflitto Biologico" e credo che la maggior parte di essi sia più interessata al coinvolgimento emozionale più che a quello biochimico. Credo che l'interesse alla biochimica sia più orientato verso l'alimentazione, probabilmente perché molti di loro sono affetti da qualche problema alimentare o perché, giustamente, sono convinti che l'alimentazione, in quanto necessità biologica quotidiana, non possa non influire sull'assetto organico.
Forse pochi si chiedono, o sono interessati a sapere, quali siano gli impatti conflittuali generati dai farmaci; eppure tantissima gente ricorre ad essi per tacitare legittimi e preziosi sintomi e altrettanta gente ricorra alla chimica per evitare tali segnali, come possiamo vedere dalla assillante e totalitaria spinta alla vaccinazione urbi et orbi.
In questo articolo tratterò proprio del conflitto biologico causato dalla intossicazione farmacologica, sebbene essa sia stata ottenuta con la migliore intenzione di far star bene una persona malata.
Si tratta di un lungo articolo e VI INVITO A NON LEGGERLO...se non credete che l'informazione possa aiutarvi a usare saggiamente i prodotti della chimica per la salute.
Personalmente non ho interesse a che le persone non usino farmaci inutili - e quindi dannosi. In fin dei conti la salute è la loro e ne dispongono come meglio li aggrada. Il mio personale interesse è che siano disponibili informazioni su cui riflettere prima di consegnarsi ad un farmaco.
Spero possa essere utile.
1. Il Paradigma farmaceutico
La farmacologia è una scienza che si propone lo studio dei farmaci e delle leggi secondo le quali si svolgono i fenomeni indotti da tali sostanze nell'organismo.
Tra i suoi compiti rientrano:
- lo studio delle modificazioni funzionali prodotte da qualunque sostanza attiva;
- l'individuazione delle leggi che regolano gli effetti funzionali e biochimici dei farmaci anche a livello ultrastrutturale, le loro eventuali azioni associate e la risposta dell'organismo nelle diverse condizioni fisiologiche, patologiche, ambientali e sperimentali;
- la precisazione dei rapporti esistenti fra la struttura molecolare delle sostanze usate e la loro specifica azione;
- l'esame delle modalità d'assorbimento, delle trasformazioni e dell'eliminazione dei farmaci introdotti per vie naturali o artificiali;
- la determinazione delle dosi terapeuticamente utili e dei loro più razionali modi di impiego;
- la segnalazione delle forme di abnorme suscettibilità o modificata tolleranza ai farmaci;
- lo studio dell'azione dannosa delle sostanze attive capaci di nuocere.
Questo studio si avvale delle conoscenze di chimica, biochimica, fisiologia, patologia, batteriologia, immunologia e altresì di zoologia e botanica ed ha come fine l'impiego di tali sostanze a scopo terapeutico.
Alla farmacologia generale si affiancano branche farmacologiche settoriali come
- psicofarmacologia
- neurofarmacologia
- nipiofarmacologia, che studia le reazioni ai farmaci nell'infanzia
- cronofarmacologia, che ha per oggetto le risposte ai farmaci in rapporto ai ritmi biologici
- tossicologia, vari aspetti del danno da farmaci
- farmacoallergia
- cancerogenesi chimica
- teratogenesi chimica

Ricerche sulle relazioni tra struttura chimica ed effetti farmacologici hanno permesso di individuare aggruppamenti chimici, distanze interatomiche, distribuzione di cariche elettriche dei farmaci determinanti per l'effetto farmacologico. Su questa base è stata possibile la realizzazione di composti chimici che riproducono gli effetti di diversi prodotti naturali grazie alla presenza, nella propria struttura, degli aggruppamenti e della disposizione di quelle molecole.
L'individuazione nelle molecole farmacologiche di elementi strutturali necessari alla produzione di specifici effetti ha portato a ipotizzare l'esistenza nell'organismo di 'recettori' farmacologici, cioè di macromolecole, di natura proteica, caratterizzate da siti di adesione, di fissazione e di legame per i farmaci e dalla proprietà di reagire al nuovo assetto strutturale o energetico con modificazioni fisiche, bioelettriche, metaboliche ecc., che configurano l'effetto farmacologico.
 | Nuova edizione aggiornata, pandemia compresa  € 37,00 |
La farmacologia studia la farmacocinetica, ovvero i meccanismi fisiopatologici di organi o apparati attraverso l'azione dei farmaci, indagando anche sulla loro sicurezza ed efficacia.
Tutto questo cappello introduttivo, tratto dall'Enciclopedia Treccani online, per dirvi che in sintesi la farmacologia si basa sulla convinzione che apportando modifiche alla chimica corporea si possano correggere le alterazioni che si sono verificate. Questa presunzione si fonda sul concetto meccanicista riguardante il corpo umano, che lo considera un agglomerato di strutture e funzioni isolabili le une dalle altre, senza che intervengano nel contesto generale altre modificazioni impreviste o indesiderabili.
Sottolineo che il paradigma quantistico enuncia l'esatto contrario, ovvero che nel nostro corpo nello specifico e nell'universo in generale, nessuna componente è isolabile. Pretendere che uno psicofarmaco, che dovrebbe agire sulla biochimica cerebrale per indurre modificazioni percettivo-emotive, non abbia altri effetti tutt'altro che trascurabili, è una pretesa insulsa e assolutamente priva di fondamento scientifico.
Ciò è vero non solo per chi assume regolarmente dei farmaci, che si vede costretto ad assumere anche correttori di effetti collaterali, ma è vero per la stessa farmacologia che, infatti, ha prodotto e continua a produrre farmaci che correggano gli effetti sistemici di altri farmaci.
Ma c'è un'altra e ben più importante considerazione da fare. La quasi totalità dei prodotti farmaceutici non ha una finalità eziologica, ovvero non rimuove le cause primarie del disturbo o della malattia; piuttosto hanno una finalità sintomatica, ovvero di modulazione o estinzione del sintomo riportato dalla persona, che è una importante ed utile funzione. Per chi ha un dolore cronico o una crisi ipertensiva, o una crisi diabetica, l'uso dei relativi farmaci è una manna dal cielo, ma a ben vedere quei farmaci non vanno assolutamente a rimuovere la causa, finendo per essere essi stessi, se assunti smodatamente o sine die, fonte di altre sintomatologie. Sappiamo bene che per guarire è necessaria la rimozione della causa di malattia.
2. L'animale e la sostanza farmacologica
In questo paragrafo si parla di farmacodinamica, ovvero lo studio dell'effetto dei farmaci nell'organismo, delle interazioni farmaco-recettore e del meccanismo di azione terapeutica o tossica. Lo studio delle interazioni chimiche o fisiche dei farmaci con la cellula è indispensabile sia per chiarire l'azione terapeutica dei farmaci, sia per la progettazione di nuove sostanze attive.
2.1 Meccanismo d'azione
L'azione della maggior parte dei farmaci avviene tramite l'interazione con macromolecole biologiche, generalmente proteine. Le principali tipologie comprendono:- inibizione di enzimi (anch'essi proteine), che possono essere fisiologicamente presenti nell'organismo del paziente o in microrganismi patogeni o in cellule neoplastiche;
- legame al genoma o ai microtubuli, che sono strutture intracellulari che vanno a costituire e mantenere la struttura cellulare e partecipano alla replicazione cellulare;
- legame con recettori proteici specifici
2.2 Interazione farmaco-recettore
L'azione sui recettori rappresenta il principale meccanismo con il quale i farmaci esplicano sia la loro azione terapeutica sia gli effetti indesiderati.
I recettori (coloro che ricevono) possono essere localizzati sulla membrana cellulare o all'interno delle cellule, e l'interazione tra essi e i loro ligandi endogeni (coloro che donano, prodotti dall'organismo stesso) o esogeni (ovvero sostanze introdotte nell'organimo come farmaci, tossine, ecc.) è altamente specifica, ovvero ogni specifico ricevente ha un suo specifico donatore. Il ricevente discrimina in maniera estremamente selettiva i propri donatori in base a:
- dimensione
- forma
- carica elettrica
- struttura tridimensionale (tipo chiave-serratura)
Generalmente il legame è reversibile.
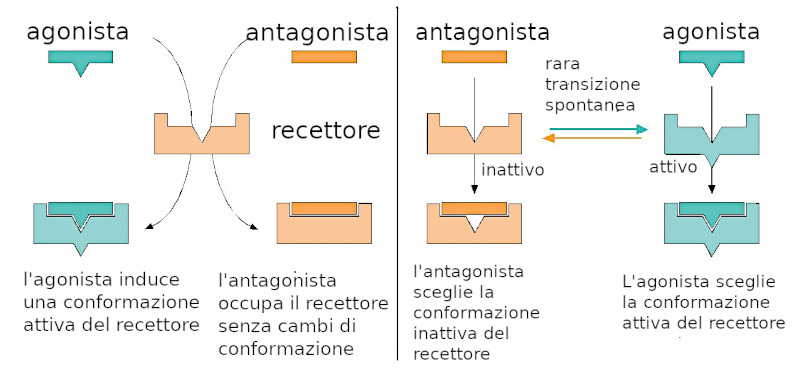
Un farmaco che è in grado di indurre una risposta biologica viene detto agonista. Se legandosi al recettore, non induce la risposta biologica, esso viene definito antagonista.
In genere, i farmaci agonisti riproducono gli effetti dei donatori endogeni (se scarseggia il donatore prodotto dall'organismo, si tenta di fornire il donatore in modo alternativo, quasi sempre senza chiedersi perché il donatore interno è mancante).
Gli antagonisti bloccano l'azione dell'agonista endogeno.
Sono definiti agonisti parziali i farmaci che inducono una risposta parziale. In alcuni casi, gli agonisti parziali possono fungere da antagonisti.
2.3 Potenza
Un farmaco viene definito potente se esso possiede elevata attività biologica rispetto alla dose. Tuttavia ciò non rappresenta un particolare vantaggio terapeutico: se un farmaco è più potente di un altro questo significa soltanto che potrà essere assunto a dosi inferiori.
2.4 Efficacia
L'entità massima dell'effetto biologico che un farmaco può indurre viene detta efficacia. Una volta raggiunto l'effetto massimo, l'ulteriore aumento della dose di farmaco non causa un incremento dell'efficacia. L'effetto farmacologico è proporzionale al numero di recettori occupati
2.5 Il farmaco nel nostro organismo
La quantità di farmaco che arriva al sito di azione, svolgendo l'azione terapeutica, dipende da diversi fattori quali:- dose somministrata;
- grado e velocità con cui il farmaco viene assorbito e poi distribuito ai tessuti;
- grado di legame con le proteine del sangue e dei tessuti;
- localizzazione del principio attivo in un determinato organo;
- grado e velocità con cui il farmaco viene metabolizzato ed escreto.
- Assorbimento
- Distribuzione
- Metabolizzazione
- Eliminazione
Un principio attivo viene visto come un agente estraneo all'organismo, pertanto questo cercherà di trasformarlo in modo da renderlo inattivo e più facilmente eliminabile.
Supponiamo di assumere una compressa, che è costituita da uno o più componenti con azione farmacologica (principio attivo) ed eccipienti che hanno la funzione di veicolare il principio attivo senza avere né attività curativa, né effetti tossici.
- Primo passaggio (fase farmaceutica) a cui va incontro è la sua disgregazione in granuli, dapprima più grandi, poi via via più piccoli, con la liberazione e dissoluzione del principio attivo. Ciò perché un farmaco non può essere assorbito dalle pareti intestinali in forma di solido, ma deve prima sciogliersi e questo processo deve avvenire velocemente nei fluidi biologici.
- Secondo passaggio, l'Assorbimento dipende dalla struttura delle membrane cellulari attraverso cui passa il farmaco, sia dalle proprietà chimico fisiche del farmaco stesso. Il fattore membrana non può essere variato, quindi si deve giocare sulle sue proprietà del farmaco, date da:
- dimensioni molecolari
- solubilità in acqua e nei lipidi
- grado di ionizzazione.
- Terzo passaggio, la Distribuzione del principio attivo nell'organismo è fortemente influenzata dalle caratteristiche chimico-fisiche della molecola, dal flusso ematico locale e dall'affinità che i vari organi, fluidi e tessuti presentano nei suoi confronti. Sono soprattutto i farmaci liposolubili e quelli elettricamente neutri che possono distribuirsi facilmente in tutti i distretti, mentre quelli scarsamente liposolubili e dotati di carica elettrostatica più o meno forte penetrano nelle cellule tissutali attraverso processi più complessi.
Gli organi nei quali si ha la più rapida distribuzione sono il cuore, il fegato ed i reni, perché altamente irrorati; per contro, si ha una distribuzione più lenta nei muscoli e nel sistema adiposo.
Molti farmaci hanno la tendenza a concentrarsi in determinati compartimenti, rendendo questi una sorta di deposito dai quali il principio attivo viene gradualmente rimesso in circolo. Questo fenomeno deve essere sempre considerato perché la presenza prolungata nell'organismo di un farmaco può causare interazioni con eventuali altri farmaci che vengono somministrati.Esperienza: Quando lavoravo in sala operatoria si usava il Tiopentone sodico, un potente ipnotico che induceva l'anestesia. Esso aveva la brutta abitudine di depositarsi nei tessuti adiposi per poi rilasciarsi piano piano nuovamente, inducendo nel paziente un nuovo addormentamento molto pericoloso a distanza dalla fine dell'intervento.A seguito della distribuzione nell'organismo, il principio attivo arriva nel sito d'azione dove può svolgere la sua attività farmacologica legandosi al recettore specifico del tessuto bersaglio. - Quarto passaggio. I farmaci vanno incontro ad una serie di processi di trasformazione che, modificandone le caratteristiche molecolari, possono renderli inattivi, potenziarne l'azione o produrre metaboliti tossici. I processi di metabolizzazione sono particolarmente importanti poiché, per essere escreti dall'organismo in tempi relativamente brevi, devono essere resi meno diffusibili attraverso le membrane cellulari e quindi devono essere trasformati in molecole con maggior carica elettrica, minor liposolubilità e con minor affinità per le proteine plasmatiche e tissutali.
Gli enzimi della biotrasformazione dei farmaci sono distribuiti in tutti i tessuti, ma particolarmente negli organi maggiormente irrorati quali i reni, i muscoli, i polmoni. Nel fegato, dove avviene la maggior parte della metabolizzazione, questa viene per azione di sistemi enzimatici epatici.
Una volta che il principio attivo ha subito reazioni di metabolizzazione ed è stato reso più idrosolubile, il metabolita è pronto ad affrontare il passaggio finale della fase farmacocinetica, che consiste nella sua eliminazione. Essa può avvenire attraverso i reni, il fegato (nella bile, quindi nelle feci), i polmoni, la saliva e il sudore. La concentrazione plasmatica del principio attivo diminuisce.
La velocità di eliminazione viene quantificata con un parametro detto emivita, ovvero il tempo necessario affinché dal sangue sia eliminata la metà della quantità di farmaco inizialmente presente.
2.6 Indice terapeutico
Molto interessante è tenere in conto l'Indice Terapeutico di un farmaco, che è rappresentato dal numero derivante dal rapporto tra la dose tossica (quella che porta del male) e la dose terapeutica (quella che porta del bene). Nella figura sottostante è mostrato il calcolo.
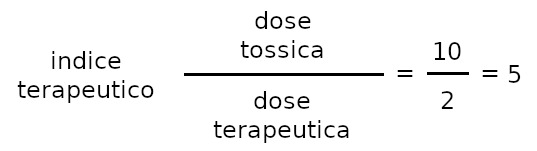 È evidente che quanto più l'indice terapeutico è basso (vicino all'unità) tanto più ristretto è il margine di sicurezza nel dosaggio del farmaco.
È evidente che quanto più l'indice terapeutico è basso (vicino all'unità) tanto più ristretto è il margine di sicurezza nel dosaggio del farmaco.
Questo indice non rappresenta un criterio di valutazione di un farmaco dal punto di vista dell'efficacia e/o della tollerabilità, ma indica soltanto la vicinanza o meno della dose tossica rispetto a quella terapeutica.
I farmaci a basso indice terapeutico (antiepilettici, teofillina, aminoglicosidi, antitumorali, warfarin) vanno sorvegliati in vari modi, principalmente attraverso il dosaggio ematico. Questo per aggiustare la dose di volta in volta.
2.7 Rapporto Rischio/Beneficio
Valutare un farmaco è un processo non esprimibile con il semplice indice terapeutico. Occorre valutare da una parte i benefici che si ottengono e dall'altra i rischi che si corrono utilizzando il farmaco.
È necessario conoscere i benefici che si ottengono (efficacia clinica) e i rischi derivanti dal suo uso (effetti avversi).
Il rapporto beneficio/rischio di un farmaco può cambiare a seconda del paziente e/o della patologia da trattare. Un farmaco che ha in generale un rapporto beneficio/rischio favorevole (i benefici superano i rischi), potrebbe avere un rapporto sfavorevole (i rischi superano i benefici) in diverse persone pur affette da una malattia descritta e documentata.
3. Accettare/Accogliere la cura
C'è differenza tra accettare la terapia ed accogliere la terapia, sebbene una condizione non escluda l'altra. Si può certo accettare ed accogliere la terapia.
Quando la persona va dal medico, tipicamente, espone il suo problema e il medico - in base alla sua formazione, alle sue convinzioni, alle imposizioni procedurali, al suo buon senso ed alla sua apertura mentale - propina una forma terapeutica, se rientra nelle sue competenze e nei suoi titoli, altrimenti invia il malato ad uno specialista, come ho già scritto qui.
- accettare la prescrizione in modo agnostico, perplesso, credulone e con dei dubbi in sottofondo;
- accogliere la prescrizione in modo collaborativo, convinto, informato, fiducioso e partecipativo.
I due atteggiamenti sono personali e soggettivi, derivanti dal proprio vissuto e dalle proprie esperienze e non sono tema di giudizio, condanna o sostegno.
Ad ogni modo appare plausibile che accettare una terapia come unica scelta pressoché forzata, con dubbi sulla sua efficacia (magari perché quella stessa terapia, assunta da conoscenti ed amici, ha dato scarsi o nulli risultati) ed un certo grado di resistenza, può non deporre a favore della buona riuscita del programma terapeutico. Tra l'altro una persona poco convinta può tendere ad enfatizzare la gravità dei sicuri effetti collaterali, sottostimando gli effetti curativi.
Diversamente, accogliere la terapia con entusiasmo, con convinzione e con intima fiducia, può esitare risultati di grande rilievo e una minimizzazione degli effetti indesiderati.

- la minaccia della malattia: il sentirsi o l'essere stati dichiarati malati induce una certa fretta per uscire da tale condizione e questo potrebbe impedire alla persona scegliere e informarsi adeguatamente sulle possibilità terapeutiche. Si accetta la terapia per il timore che la malattia vada troppo avanti;
- lo spettro della morte se non si fa come dice il dottore: soggetti all'autorità medica ed alla sua presunta capacità di predire il futuro, le persone malate si lasciano intimorire dalla prospettiva fatale, sebbene il loro stato attuale non lasci affatto presagire tale esito. Si subisce la terapia per paura di morire. Panico;
- la personalità: come si evince dalla conoscenza dell'Enneagramma, le risposte meccaniche alla vita possono indurre la persona ad accettare od accogliere inconsapevolmente la terapia;
- la cultura personale: in una società gestita dalla televisione e dai media online, il patrimonio culturale delle singole persone si inaridisce o comunque si restringe dentro ai confini posti da questo tipo di informazione, certamente non pluralista. Il tramonto della lettura dei libri, la delega dei propri valori a entità esterne (spiritualità alla chiesa, la propria ricchezza alle banche, la famiglia a scuole ed asili, la cultura alla televisione, la socialità a Facebook e compagni e la salute al dottore), non credo abbiano arricchito il livello culturale delle persone, che si trovano a non avere capacità discriminanti su ciò che è utile alla propria salute e su ciò che gli è dannoso.
Se la persona è parte del sistema di cui sopra, accoglie con positività la terapia perché è essa stessa parte del sistema. In altre parole, persona malata e terapia sono il sistema; - le convenienze: per molte più persone di quelle che si creda, la malattia è la chiave di accesso a beni e vantaggi che in condizioni di salute non sarebbero facilmente disponibili. La mancanza di amore, di affetto e di considerazione, l'isolamento sociale e la paura per il semplice vivere, possono generare in molte persone una condizione di malattia che permette loro di essere amate, viste, accompagnate e rassicurate. Per queste persone la terapia è un nemico, ma per non essere accusate di autolesionismo, che farebbe mancare tutto ciò che hanno conquistato con lo stato di malattia, accettano la terapia senza alcuna convinzione e con malcelato grado di respingimento.
Al contempo per molte persone la malattia impedisce loro di accedere a beni e vantaggi che si otterrebbero solo stando in salute. Per queste persone la terapia è la magia che attendevano e la accolgono con entusiasmo e convinzione. Non sanno che la terapia, per lo più, spegne i sintomi e non toglie la causa, ma questo poco importa ai loro occhi. - le esperienze: sono relative al proprio vissuto rispetto al concetto terapeutico in generale ed a farmaci o pratiche particolari nello specifico. Appare comprensibile che una persona che abbia subito lesioni dalle terapie precedenti, non nutra particolare fiducia verso esse e, al limite, possa avere una vera e propria avversione/allergia alla "cura". Questo può avvenire anche se la persona è stata testimone di terapie inefficaci o lesive nei riguardi di parenti e amici.
D'altra parte una persona che abbia avuto ottimi risultati dalle terapie assunte, o sia stata testimone di guarigioni eclatanti di parenti ed amici, avrà presumibilmente un atteggiamento positivo, fiducioso ed accogliente nei confronti della terapia;Esperienza: per quanto mi riguarda, nel 1994 mi ammalai di depressione e da bravo infermiere-che-crede-nel-suo-lavoro, mi sono rivolto alla medicina ufficiale che, da protocollo, mi ha indicato l'uso di Maveral® e Xanax®. Mi sentivo un cane rabbioso con la museruola ed ero sedato, ma non certo felice. Incuriosito da un medico che ci portava gli aghi da agopuntura da sterilizzare, mi informai su come poter accedere a quel tipo di terapia, stante che quella che assumevo non dava gli effetti che speravo. Fui visitato da un medico agopuntore che mi propose l'assunzione di un decotto dal nome stranissimo, Tian Ma Gou Teng Yin. Dopo quattro giorni di trattamento, anziché starmene tutto il giorno sdraiato a non fare nulla, mi trovavo seduto a leggere con attenzione il libro di Medicina Tradizionale Cinese e mi sentivo proprio bene, come da diversi mesi non mi accadeva. Proseguii quella terapia, con ritocchi e visite di controllo a tempi definiti, per altri 3 mesi. La depressione non si è più affacciata nella mia vita. Ora so cos'è la depressione, dal punto di vista di 5LB e NMG®, ma so che da quel giorno la mia fiducia nei farmaci crollò drasticamente, mentre iniziai il mio processo di crescita personale che mi portò a scrivere questa e le altre pagine di questo sito. - le superstizioni: è interessante conoscere l'origine etimologica della parola "superstizione". Un vecchio testo di etimologia recita così:
la paura tormentosa dinanzi a ciò che eccede la comune credenza. Cicerone riteneva che superstizioso fosse colui che di continuo stancava con voti o sacrifizi gli dei, acciocché serbassero superstiti, cioè sani e salvi e lungamente in vita i propri figliuoli, onde la voce Superstizione avrebbe espresso da principio eccessiva scrupolosità, soverchio timor degli Dei, e solo coll'andar del tempo sarebbesi slargata ad altri significati.
È plausibile che una persona, per ingraziarsi la sorte e i favori del medico (il Dio vestito di bianco), sia disposto ad accettare supinamente la terapia. Ma la verità su questo la conosce la singola persona e difficilmente è disposta ad ammettere la sua superstizione; - le credenze: ritengo che per molte persone sia vero che la medicina ufficiale abbia le uniche risposte possibili alle questioni di salute e benessere e che finché si tratta di disturbi di poco conto, possa andare bene anche l'erboristeria sotto casa, ma per le cose importanti sia necessario, doveroso, morale e da "bravi cittadini" rivolgersi all'istituzione sanitaria riconosciuta dal ministero della salute. E ritengo anche che molta, moltissima gente creda che il dottore sia quello che ha la soluzione per il problema di ogni suo paziente e che ciò che è vero per un medico, debba essere vero anche per un altro medico e per tutti i suoi colleghi.
Dispiacerà sapere che non è così in nessuno degli aspetti descritti.
Ricordo che la medicina ufficiale è una versione delle tante possibili pratiche mediche oggi descritte e disponibili.
Ricordo anche che fino ai primi anni del primo decennio del secolo scorso, l'odierna pratica medica non era ancora nata e che l'uomo si era curato fino ad allora con quelle medicine poi bandite e ridicolizzate (per scopi tutt'altro che scientifici) dalla neonata medicina industriale.
Ricordo che un medico che si specializza in una determinata scuola non ha le stesse conoscenze e non applica le stesse procedure seguite da un suo collega specializzatosi nella stessa materia, ma in un'altra scuola - come ho avuto modo di spiegare qui.
Quindi appare evidente e possibile che molte persone accettino la terapia, e i farmaci, basandosi su credenze non verificate ed è altrettanto possibile che molta gente accolga terapie e farmaci sulle stesse basi. Come dicevo e dico sempre nelle mie occasioni divulgative "a viso", non credete in ciò che vi hanno detto o vi dicono, ma verificatelo di persona; in fondo è la vostra salute in ballo.
- il non ricevere informazioni plurime: e questo è un problema che dura da almeno 30 anni, da quando la TV commerciale e il finanziamento privato delle testate giornalistiche, ha tolto la libertà a giornalisti e redazioni di fare inchieste libere sui temi più importanti della nostra società.
L'informazione è a senso unico e i contenuti sono stereotipati, mentre altri sono intoccabili. Poca gente, in realtà, ha capacità e destrezza nel cercare informazione alternativa e la TV è seguita, come fonte unica di informazione, dal 95% della popolazione. Per un popolo vecchio come quello italiano, con una informatizzazione assai scarsa, l'informazione televisiva rappresenta l'unica fonte culturale e le terapie sono accettate per mancanza di altre informazioni e per il fatto che "se una medicina la fanno vedere in TV, deve essere molto buona!"
Personalmente mi piacerebbe vedere una programmazione per cui appena dopo la pubblicità di un farmaco seguisse la pubblicità di una terapia alternativa o di una pratica di salute non farmacologica. Quella sarebbe pluralità di informazione; - il ricevere informazioni distorte: e mi riferisco alle pubblicità dei farmaci. Ritengo che pubblicizzare sostanze farmacologiche sia quanto meno pericoloso, ma con un sicuro effetto commerciale. Ma ciò che più conta è il tipo di informazione che potrebbe fuorviare le persone. Pubblicizzare un antidiarroico, ad esempio, illustrando enfaticamente le sue doti e la sua efficacia per 30 secondi, relegando ai 5 secondi finali le informazioni utili davvero, relative a tossicità e osservanza sul perdurare del sintomo, è disinformare le persone e metterle in potenziale pericolo. Cosa vuol dire "In caso che il sintomo perduri, consultare il medico"? Come fa una persona a stabilire se un sintomo è perdurante o no? Si conosce abbastanza per poter dire come funziona il suo corpo? Ha conoscenze sufficienti per poterlo affermare? Se il trattamento dei sintomi è lasciato alle pubblicità televisive, a cosa serve il medico?
In questi casi la terapia potrebbe essere accolta con entusiasmo, un po' per il fatto che il farmaco è diventato un attore della TV, un po' perché "se una medicina la fanno vedere in TV, deve essere molto buona!"
- giogo famigliare e ricatti emotivi: ed intendo riferirmi ai meccanismi stringenti e costrittivi delle famiglie. Molte persone si ammalano seriamente, o per lo meno la medicina dice loro che sono seriamente ammalate. Per la persona è un forte impatto emotivo, a cui si aggiunge il peso degli obblighi e degli affetti famigliari. Non solo la persona si sente o è stata convinta a sentirsi ammalata, ma potrebbe sentire l'obbligo della cura, proprio per non danneggiare i famigliari, che potrebbero soffrire per la perdita di un loro caro.
La persona ammalata si trova tra tre fuochi: la gravità della propria malattia, il peso e la sofferenza dati dalle cure, il ricatto non detto della famiglia che non vuole, non può o non riesce ad accettare le scelte anche fataliste del malato.
La patetica, drammatica e velenosa frase: "Lo faccia per la sua famiglia!" è paragonabile ad una spinta dentro il burrone.
Molte di queste persone, oppresse dal giogo famigliare e asfissiate dal ricatto emotivo dei propri congiunti, accettano la terapia per fare del bene agli altri, ma forse non a se' stesse. Non è difficile supporre che il successo di quelle terapie sia molto scarso o assente.
- il ricatto sociale: questo è un fenomeno che possiamo osservare proprio in questo ultimo anno (2020-2021) ed ancor più recrudescente in questi ultimi mesi (da gennaio 2021). Il ricatto sociale per chi non vuole vaccinarsi verso una forma influenzale. Minacce, ghettizzazioni lavorative, fantasmi del licenziamento, sospensioni, trasferimenti, pubblica gogna, esercitati non solo dai media di regime, ma da coloro che sei mesi fa erano colleghi e o amici, possono indurre la persona incerta ad accettare la terapia (a tutti gli effetti la vaccinazione per il SARS Cov-2 è terapia genica e manipolazione genetica), ma certo non ad accoglierla;
Infine, a chiusura di questo lungo paragrafo, occorre fare i conti con una condizione che può interessare tante persone che si sono approcciate alle 5LB ed ai suoi principi, ma che le hanno scambiate per un tubetto di aspirina. Sono quelle persone che, sballottate in qua e in la' da informazioni fuorvianti e da esperienze crude e tragiche, non si fidano più della medicina ufficiale, non si fidano delle medicine alternative, ma sono comunque alla ricerca di un rimedio a possibili o attuali stati di malattia. Sono quelle persone che di fronte al paradigma delle 5LB si fanno la domanda: «Ma allora, se sto male, non devo fare niente?» e le più talebane trasformano la domanda in una granitica affermazione: «Se sto male, basta che conosca lo shock biologico e il conflitto e tutto passa!»
Spiace dirlo, ma è proprio l'atteggiamento meno rispettoso di se' stessi. Direi anche meno rispettoso di quello mantenuto da coloro che accettano passivamente la terapia.
Le 5LB descrivono un fenomeno, ma non indicano la via d'uscita da quel fenomeno e, ancor più, non alleviano i sintomi e le manifestazioni del processo che esse stesse illustrano. Sappiamo che i sintomi, quando pesanti e invalidanti, possono essere essi stessi fonte di nuove attivazioni e quindi vanno modulati, sedati in un equilibrio che non interferisca con il processo, ma che renda la vita del malato affrontabile e gestibile e per fare questo i farmaci possono essere utili, talora decisivi.
Non va dimenticato che la maggior parte dei sintomi compare in fase di riparazione e se la persona non si espone a nuove conflittualità (riposo e isolamento sorvegliato), la riparazione completa giungerà, quindi è del tutto sensato e intelligente far uso di sostanze che aiutino a valicare il periodo sintomatico più intenso.
4. Le credenze popolari e l'autorità medica
Cosa crede la gente in merito a farmaci e medicina?
Penso che un gran numero di persone creda che il medico sia l'esperto della salute e che salute e benessere siano entità universali transpersonali, ovvero che esista la salute valida per tutti a prescindere da esperienze, vissuti, contesti, realtà, famiglia, lavoro, sesso, desideri, rimpianti, rimorsi, delusioni, sogni e amori della singola persona. «Dottore mi deve guarire!» è la frase che gira nella testa di moltissime persone ed è una frase che può veramente fare danno.
Penso che molte persone credano che il medico, e per estensione il farmacista, abbia la bacchetta magica per invertire un fenomeno invalidante chiamato "malattia". Ma se il medico è l'esperto della salute, come mai non si va da lui quando si sta bene a chiedergli: «Dottore lei mi deve mantenere in salute»?
La gente crede ancora che sia possibile dividere, separare, il corpo dall'anima e dalla mente, così come crede che lo stomaco malato lo sia nell'ambito di un corpo pretestuosamente sano. La gente può credere che i disagi affettivi, le violenze famigliari, i segreti vergognosi, le ripicche, le vendette, le cattiverie nulla abbiano a che fare con la propria salute e il suo equilibrio e quando vanno dal Dottore credono che lui possa offrire una soluzione fatata per cancellare anni di dolori, risentimenti, delusioni, amarezze, tristezze ed altri ameni disturbi del sentito emotivo e percettivo.
Ma davvero si continua a credere che una persona - pur con laurea e specialità - possa mettere mano ad una vita sconosciuta, per ridarle la salute che non si sa come sia stata persa? Ancora si continua a credere che un farmaco possa cambiare e riparare ai danni di mesi o anni di disequilibri e disarmonie biochimico-emotive? Davvero si crede ancora questo?
Quindi cosa può fare davvero il medico e le "medicine" che prescrive?
Personalmente credo poco e quel poco che riesce a fare ritengo che sia già molto. Un medico che ama ciò che fa, se non è pressato da avvocati, parenti, protocolli e linee guida, può aiutare la persona malata a far luce sui guai della sua vita, può indicargli vie e percorsi verso la riconquista di un equilibrio olistico, magari aiutandosi anche con i farmaci, ma certo non può sostituirsi all'ammalato. Può certo accompagnarlo con pazienza, ma mai può scansare l'ammalato e prendere le redini della situazione, a meno che il malato non sia oggettivamente in pericolo di morte.
Anche se può non piacere, il medico vive la sua vita, non quella dei suoi assistiti.
Credo che non sia il medico - e le sue medicine - che debba guarire il paziente, ma il paziente a voler guarire chiedendo aiuto al medico.
«Quindi guarire è responsabilità del malato?»
Se escludiamo le crisi vitali, in cui il medico agisce di forza per salvare la vita del malato, certo che si! E nel prendersi questa responsabilità può chiedere aiuto, si capisce, ma non può chiedere a nessun altro di cambiare la propria vita (quella dell'ammalato stesso).
«È difficile!»
Certo che è difficile e non esiste alcun farmaco scorciatoia e nemmeno una pozione magica.
E BigPharma?
Sulla grande piovra che tutto può sulla nostra salute, sono state scritte milioni di pagine, online e cartacee e non sto a dilungarmi. Vi posto un link interessante e lungo: https://mednat.news/big_farma.htm. Vi invito a tre semplici riflessioni:- la ricerca scientifica sulle proprietà dei farmaci è quasi integralmente finanziata da chi produce farmaci e solo una piccolissima parte viene finanziata con soldi pubblici;
- la efficacia di molti nuovi farmaci non viene testata a confronto con le terapie attualmente esistenti che trattano la stessa malattia, ma il farmaco è posto a confronto con un placebo. Se viene testato a confronto con altri farmaci, non esiste ancora un raffronto con terapie naturali;
- potrebbe mai una multinazionale farmaceutica, che campa con i soldi di ciò che produce, mettere in commercio un farmaco veramente guaritore, trovandosi poco dopo a non aver più pazienti a cui vendere il farmaco?
5. Effetti collaterali e percepito personale
Una reazione avversa ai farmaci (ADR), così come viene definita dall'organizzazione mondiale della Sanità, è qualsiasi effetto nocivo, non voluto, ed indesiderato che avviene a dosi normali di farmaco. Si noti che questa definizione esclude gli effetti indesiderati che avvengono a dosaggi eccessivi (per es. a causa di un avvelenamento accidentale o di un errore di somministrazione). Le reazioni avverse possono variare in intensità da fastidiosi a pericolosi per la sopravvivenza.
I farmaci possono influenzare negativamente tutti i sistemi dell'organismo a vari gradi di intensità. Tra le reazioni più lievi ci sono sonnolenza, nausea, prurito, ed eruzioni. Reazioni gravi includono depressione respiratoria, neutropenia, danno epatocellulare, anafilassi, ed emorragia - e possono portare a morte.
Anche se le ADR possono avvenire in tutti i pazienti, alcuni sono più vulnerabili di altri. Gli eventi avversi sono più frequenti nella vecchiaia e nei pazienti molto giovani. Anche le malattie gravi aumentano il rischio di ADR. Allo stesso modo, eventi avversi sono più frequenti in pazienti che ricevono più farmaci rispetto ai pazienti che ne assumono uno soltanto.
Alcuni dati sugli ADR enfatizzano il loro significato. Tra i pazienti ospedalizzati, l'incidenza totale di ADR seri è del 6,7%. Di questi, il 5% circa portano a morte. Si è giunti a definire la morte farmacologica come la quarta causa di morte, precedute solo da malattie cardiache, cancro, ed ictus.
- Effetto collaterale
- Un effetto collaterale è formalmente definito come un effetto secondario del farmaco, praticamente inevitabile, prodotto a dosi terapeutiche.
Esempi comuni includono sonnolenza causata dagli antistaminici tradizionali ed irritazione gastrica causata dall'aspirina. Gli effetti collaterali sono in genere prevedibili e la loro intensità è dose-dipendente. Alcuni effetti collaterali insorgono subito dopo l'inizio della utilizzazione del farmaco, mentre altri non compaiono che dopo settimane o mesi di assunzione. - Tossicità
- La definizione formale di tossicità è una reazione avversa del farmaco causata da un dosaggio eccessivo. Esempi includono il coma da overdose di morfina e l'ipoglicemia severa per overdose di insulina. Nel linguaggio quotidiano il termine tossicità ha assunto il significato di qualsiasi ADR severa, indipendentemente dalla dose che l'ha causata.
- Reazioni allergiche
- Una reazione allergica è una risposta immunitaria abnorme. Perché una reazione allergica avvenga, ci deve essere stata una precedente sensibilizzazione del sistema immunitario. Una volta sensibilizzato, la riesposizione a quel farmaco può innescare una risposta allergica. L'intensità delle reazioni allergiche può variare da un modesto prurito ad eruzione severa ed anafilassi (risposta pericolosa per la vita caratterizzata da broncospasmo, edema laringeo, ed un calo precipitoso della pressione sanguigna). L'intensità delle reazioni allergiche è largamente indipendente dalla dose. Di conseguenza, una dose che provoca una reazione molto forte in un paziente allergico può provocare una reazione lieve in un altro.
- Effetto idiosincrasico
- Un effetto idiosincrasico è definito come una risposta farmacologica non comune risultante da una predisposizione genetica. Per illustrare questo concetto, consideriamo le risposte alla succinilcolina, un farmaco usato per provocare paralisi flaccida della muscolatura scheletrica. Nella maggioranza dei pazienti, la paralisi indotta dalla succinilcolina è breve, e dura solo pochi minuti. Al contrario, i pazienti geneticamente predisposti possono rimanere paralizzati per ore. Perché c'è questa differenza? In tutti i pazienti gli effetti della succinilcolina terminano a causa di inattivazione enzimatica del farmaco. Dal momento che molte persone hanno dei livelli elevati dell'enzima inattivante, la paralisi ha vita breve. Tuttavia, in una piccola percentuale di pazienti, i geni che codificano gli enzimi che metabolizzano la succinilcolina sono anormali, e producono enzimi che inattivano il farmaco molto lentamente. Di conseguenza, la paralisi si prolunga di molto.
- Malattie iatrogene
- Malattia prodotta dalla cura, quindi può indicare una malattia causata da farmaci. Le malattie iatrogene sono quasi identiche alle normali malattie.
- Dipendenza fisica
- Possiamo definire la dipendenza come uno stato in cui l'organismo si è adattato all'esposizione prolungata al farmaco in tale maniera che se l'assunzione del farmaco viene interrotta ne risulterà una sindrome da astinenza. La precisa natura della sindrome da astinenza è determinata dal farmaco coinvolto. Nonostante la dipendenza fisica sia di solito associata con i "narcotici" (eroina, morfina, ed altri oppioidi), questi non sono gli unici farmaci a provocare dipendenza. Inoltre, alcuni farmaci che agiscono al di fuori del sistema nervoso centrale possono causare una sorta di dipendenza fisica. Poiché la dipendenza fisica può essere causata da una varietà di farmaci, e poiché le reazioni da astinenza hanno il potenziale di danneggiare, i pazienti dovrebbero essere avvertiti di non interrompere bruscamente nessuna medicazione senza prima consultare un operatore sanitario competente.
- Effetto Carcinogenico
- Capacità di certi medicamenti e sostanze chimiche ambientali di causare tumori. Ironicamente, molti farmaci che si usano per trattare il cancro sono tra quelli con il maggiore potenziale carcinogenico. Evidenze di malattia neoplastica possono comparire anche dopo 20 anni o più dall'iniziale esposizione al composto cancerogeno, quindi quando un farmaco viene commercializzato, non è possibile sapere con certezza che non sia carcinogenico.
- Effetto Teratogeno
- Un effetto teratogeno può essere definito come un difetto del feto alla nascita, indotto da un farmaco. Farmaci ed altre sostanze chimiche capaci di causare difetti alla nascita sono chiamati teratogeni. I più potenti teratogeni sono i farmaci antitumorali.
- Tossicità Organo-specifica
- Molti farmaci sono tossici per specifici organi. Esempi comuni sono il danno ai reni causato dall'amfotericina B (un farmaco antimicotico con il nome Fungilin® o Fungizone®), il danno al cuore causato dalla doxorubicina (un farmaco antitumorale), il danno ai polmoni causato dall'amiodarone (un farmaco antiaritmico), ed un danno all'orecchio interno causato dagli antibiotici aminoglicosidici (per es. il Gentalin®). Due tipi di tossicità organo-specifica hanno bisogno di un commento specale: il danno al fegato e l'alterazione della funzione cardiaca, evidenziata da un prolungamento dell'intervallo QT all'elettrocardiogramma. Entrambi possono avere risvolti ed esiti fatali.
Identificare le reazioni avverse ai farmaci
Può essere molto difficile determinare se uno specifico farmaco è responsabile di un evento avverso osservato. Perché? Perché altri fattori - soprattutto la malattia in corso ed altri farmaci assunti - potrebbero esserne la causa reale. Per aiutare a determinare se un farmaco specifico è responsabile, ci si dovrebbe porre le seguenti domande:
- I sintomi sono comparsi subito dopo la prima somministrazione del farmaco?
- I sintomi sono diminuiti quando l'assunzione del farmaco è stata interrotta?
- I sintomi sono ricomparsi con la reintroduzione del farmaco?
- La malattia in sé può spiegare i sintomi?
- Altri farmaci presenti nel regime terapeutico sono sufficienti a spiegare l'evento?
Se le risposte rivelano una connessione temporale tra la presenza del farmaco e l'evento avverso, e se l'evento non può essere spiegato dalla malattia in sé o da altri farmaci del regime terapeutico, in questo caso ci sono elevate probabilità che il farmaco sospettato sia effettivamente colpevole.
Errori farmacologici
Che cos'è un errore farmacologico e chi lo fa?
Qualsiasi evento prevenibile che può causare o portare ad un uso inappropriato dei medicamenti o a danno del paziente, quando il farmaco è sotto il controllo dell'operatore sanitario, del paziente o del consumatore.
- alla pratica professionale, ai prodotti sanitari, alle procedure, ed ai sistemi, incluse prescrizioni;
- comunicazioni di ordini;
- etichettatura, confezionamento e nomenclatura dei prodotti;
- produzione;
- dispensazione;
- distribuzione;
- amministrazione;
- istruzione;
- monitoraggio;
- ed utilizzazione.
Bisogna notare che, secondo questa definizione, gli errori farmacologici possono essere fatti da molte persone - a cominciare dai lavoratori dell'industria farmaceutica, per continuare con le persone che si occupano del sistema sanitario di dispensazione, e finire con i pazienti ed i loro familiari.
In ambiente ospedaliero, un ordine di medicazione deve passare attraverso molte persone prima che arrivi al paziente. Tutte queste persone possono compiere un errore. Fortunatamente, molti di essi sono anche nella posizione di riconoscere un errore fatto da altri. Tipicamente il processo inizia con:
- la prescrizione del medico;
- quindi qualcuno trascrive l'ordine;
- in farmacia, qualcuno inserisce l'ordine nel computer;
- poi un tecnico della farmacia prepara l'ordine, dopo di che il farmacista lo controlla;
- ed infine un infermiere controlla di nuovo l'ordine e quindi somministra il farmaco.
La terapia in presenza e assenza di sintomi
Se fino ad ora ho parlato di accettazione e accoglimento terapeutico, è ora giunto il momento di analizzare le differenze tra assumere farmaci in presenza di sintomi e assumere farmaci in assenza di sintomi.
Nel primo caso la molecola assunta ha una azione biochimica evidente. Un antiinfiammatorio e un antispastico a dosaggio pieno in corso di colica epatica o renale, hanno un effetto significativo, come ho avuto modo di provare io stesso quando mi venne la prima colica biliare, tanti anni fa.
Orudis® e Plasil® furono la cosiddetta "mano santa" e riconosco che mi risollevarono da un dolore terribile.
Tre compresse di aspirina mi hanno risollevato da una sindrome influenzale molto fastidiosa e ringrazio chi l'ha inventata.
Ma sono state medicazioni estemporanee e "single shot" (colpo unico).
In altre parole voglio dire che nel momento in cui la persona è sintomatica, il farmaco agisce su almeno due fronti: quello biochimico e quello psichico (successivo all'attenuazione dei sintomi). Ed è una azione benedetta perché evita l'innesco dei conflitti locali inerenti la struttura sintomatica.
Ad esempio, se fa molto male la schiena, sia spontaneamente che a seguito del movimento, tanto da far disperare la persona e renderla di fatto invalida al movimento, il non fare nulla può avviare programmi biologici che coinvolgono le strutture e i tessuti di protezione (Mesoderma arcaico o laterale), come le sinoviali delle articolari lombari, le fasce muscolari. Queste strutture attivate, poi percorreranno la loro bella curva bifasica e giungeranno alla fase di riparazione con la comparsa di dolore intenso che getterà nuovamente la persona nella spirale sintomatica.
Se la persona viene "coperta" da una efficace terapia antidolorifica che non interrompa il programma, si eviterà l'innesco dei conflitti locali e la cronicizzazione del dolore e dell'alterazione. Per questo rimando il lettore a questa pagina.
Diverso è il caso in cui vengano assunti dei farmaci in assenza di qualsiasi sintomatologia, ma indicati per la ri-normalizzazione di valori laboratoristici o per evitare le cosiddette malattie stagionali, come l'influenza e faccio chiaro riferimento alla vaccinazione, oggi brandita come arma di minaccia e aggressione, segregazione e ricatto.
La persona non sta male, ma qualcosa o qualcuno dice che potrebbe stare male. L'organismo sta funzionando bene, ma convinzioni e dati "scientifici" suggeriscono/impongono l'assunzione di farmaci.
Il corpo viene sottoposto ad intossicazione volontaria, come nel caso delle statine (come descritto in questo articolo) o degli antidiabetici orali o dei farmaci anticoagulanti. Il farmaco impiegato non ha alcuna finalità curativa, ma preventiva (verso fenomeni di cui non v'è alcuna certezza sulla loro manifestazione) spingendo la persona in una preoccupante visione del futuro che, di fatto, non esiste.
5LB e Farmaci
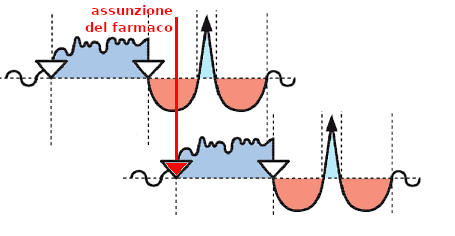
Sappiamo che un Programma SBS, una volta avviato, deve giungere al termine, ma ciò non lo isola dalle azioni del malato e dal suo vissuto, ancor meno dall'azione biochimica dei farmaci. Ciò può determinare un rallentamento dello sviluppo del programma (che sappiamo dover durare il meno possibile), una sua interruzione e la sovrapposizione di un nuovo conflitto biologico innescato proprio dalla sostanza farmacologica. Vediamo questi tre punti per comprendere come l'uso dei farmaci vada sorvegliato con attenzione.- Rallentamento del programma SBS: è indiscutibile che la prima fase della riparazione (PCL A) sia affatto simpatica. Molte persone mostrano sintomi gravi e preoccupanti ed è la fase peggiore del programma. Questo impone l'azione di supporto e cura, pena il possibile avvio di altri programmi biologici di protezione e questo supporto può essere attuato con l'uso di farmaci o di sostanze naturali, ma occorre evitare di allungare il periodo della riparazione per via dell'alto costo energetico della malattia. L'uso non attento di rimedi erronei può determinare il fenomeno illustrato dalla figura sottostante.
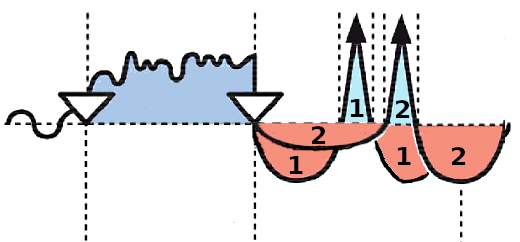 La persona ha valicato la fase simpaticotonica (azzurra) consumando un gran quantitativo di energia ed è giunta finalmente alla soluzione del suo conflitto ed all'inizio della fase riparativa che, si ricordi, non è a consumo zero. Se la fase di riparazione non fosse alterata avrebbe una durata (numero 1 nella figura). L'uso di farmaci impropri può far tornare la persona in simpaticotonia o indebolire molto la vagotonia riparatrice. La persona sta oggettivamente e soggettivamente bene, ma il processo si allunga (numero 2 nella figura). Interviene quindi un consumo energetico prolungato che, giunti alla crisi epilettoide, potrebbe rendere ancor più drammatica questa fase. L'allungamento del processo può portare ad una convalescenza impegnativa, lunga, estenuante e avvilente. L'impiego moderato dei farmaci, evitando i forti simpaticotonici, come la Vitamina C, l'educazione della persona a comprendere le ragioni dei suoi sintomi, possono evitare l'allungamento del processo e avvicinarne la conclusione;
La persona ha valicato la fase simpaticotonica (azzurra) consumando un gran quantitativo di energia ed è giunta finalmente alla soluzione del suo conflitto ed all'inizio della fase riparativa che, si ricordi, non è a consumo zero. Se la fase di riparazione non fosse alterata avrebbe una durata (numero 1 nella figura). L'uso di farmaci impropri può far tornare la persona in simpaticotonia o indebolire molto la vagotonia riparatrice. La persona sta oggettivamente e soggettivamente bene, ma il processo si allunga (numero 2 nella figura). Interviene quindi un consumo energetico prolungato che, giunti alla crisi epilettoide, potrebbe rendere ancor più drammatica questa fase. L'allungamento del processo può portare ad una convalescenza impegnativa, lunga, estenuante e avvilente. L'impiego moderato dei farmaci, evitando i forti simpaticotonici, come la Vitamina C, l'educazione della persona a comprendere le ragioni dei suoi sintomi, possono evitare l'allungamento del processo e avvicinarne la conclusione; - Interruzione del programma SBS: potrebbe intervenire dopo l'assunzione di un potente farmaco simpaticotonico. La vagotonia si interrompe e la persona viene spinta violentemente in simpaticotonia. Una condizione seria e pericolosa, soprattutto perché inizia un nuovo forte consumo energetico che sembra far stare bene la persona, ma che in realtà impone un nuovo inizio di vagotonia ed ulteriore e peggiore aggravamento dei sintomi.

- Innesco di nuovi programmi SBS: che può intervenire per l'impatto chimico del farmaco in se' (veleno, boccone tossico, minaccia all'integrità) , pur essendo la persona disposta ad assumerlo. Nella fase di riparazione del primo conflitto si innesca un nuovo programma SBS che può essere molto grave.
In base al ragionamento appena fatto è interessante e paradossale osservare che per la medicina ufficiale le cause di malattia definite e ben documentate rappresentano forse il 5% di tutte le patologie classificate. Le cause del cancro sono di fatto sconosciute, le cause delle malattie neurodegenerative sono sconosciute, le cause delle malattie cardiovascolari sono sconosciute, le cause delle malattie del sistema endocrino sono sconosciute, delle malattie polmonari e renali, del sistema osteoarticolare e dei 5 sensi sono di fatto sconosciute. Si parla di concause, di fattori di rischio e di disturbo genetico. Sono note le cause delle malattie parassitarie, delle malattie da avvelenamento e delle malattie infettive, queste ultime su presupposti erronei. Quelle malattie di cui non è nota la causa e tanto meno possono essere elencati fattori di rischio oggettivo, sono le malattie psichiatriche; in quel settore il buio eziologico è completo.
Ma nel caso delle malattie iatrogene e degli incidenti da reazioni avverse ai farmaci e delle morti da farmaci, la causa è ben nota e documentata.
La medicina cerca di curare malattie di cui non conosce la causa, usando farmaci che causano altre malattie di cui sebbene sia nota la causa, non possono essere curate.
6. Conclusioni
Sono giunto alla fine di questo lungo articolo, da cui si evincono alcune considerazioni:- Prima: Sarebbe importante insegnare a scuola l'educazione sanitaria, in funzione di far capire alle persone come funziona il proprio corpo sia nelle condizione di salute e benessere, sia nelle condizioni si disturbo e malattia. Anche insegnare le interazioni tra corpo e mente, tra corpo e ambiente, tra corpo ed emozioni, potrebbe favorire la ricerca dell'armonia e della salute;
- Seconda: Sarebbe importante diffondere il pluralismo sanitario, in modo che le persone abbiano accesso a informazioni ben impostate sulle possibilità terapeutiche disponibili fin dall'alba della specie umana. La salute e la malattia non sono entità universali, ma prospettive e condizioni personali e soggettive, legate a cultura, luoghi, abitudini, usanze, religione, educazione ed altro;
- Terza: Sarebbe importante promuovere la salute e disincentivare la malattia. Si è in partenza sani e gioiosi e non c'è alcun bisogno di dimostrare di non essere malati. PRIMA si promuove la salute e POI si impiega la medicalizzazione, in modo che le persone agiscano per la tutela della propria salute, invece di agire per recuperarla una volta perduta;
- Quarta: Sarebbe importante educare le persone all'armonizzazione bio-emotiva, in modo che siano invitate a entrare in sintonia con la vita PRIMA di ricorrere a farmaci e pratiche pericolose per risintonizzare se' stesse. Incentivare la cultura del Qui e Ora;
- Quinta: Sarebbe importante che il Ministero della Salute, oltre a promuovere a tappeto la salute e il benessere dei cittadini, procedesse a produrre autonomamente i farmaci fondamentali, relegando la farmaceutica privata a esercizio di scelta personale. Un Ministero della Salute degno di tale appellativo non dovrebbe appaltare la ricerca scientifica sulla salute umana e generale a chi produce le sostanze che poi vende per rimediare a problemi e malattie. Nessun oste direbbe che il suo vino, anche se aceto, non è buono.
Cercate la salute dentro di voi, NON la malattia e i modi per sconfiggerla.
- https://www.ilpapaverorossoweb.it/article/linquinamento-da-farmaci-quali-sono-gli-effetti-nellambiente-e-nelluomo
- https://www.coscienza-universale.com/wp-content/uploads/2014/05/Big-Pharma-e-crimini-contro-l.pdf
- https://www.dnbm.univr.it/documenti/OccorrenzaIns/matdid/matdid659375.pdf